子どもの視力の発達

また、物を両目で見て遠近感を把握する力を両眼視といいますが、生後3~4カ月頃から発達し始めて、3歳の終わり頃までに完成するといわれています。物を立体的に把握する能力は立体視といいますが、これは生後4~6カ月で急速に発達します。両眼視は1歳半までにできないと発達しないともいわれています。このようにして、視力は8~10歳頃には完成します。
子どもの視力の発達には、「視力」と「立体視」の発達が非常に大切とされています。
年齢と視力
| 生後すぐ | ぼんやり見える程度 |
|---|---|
| 3カ月 | 0.02~0.03 |
| 6カ月 | 0.04~0.08 |
| 1歳 | 0.2~0.3 |
| 2歳 | 0.5~0.6 |
| 3歳 | 1.0(67%) |
| 4歳 | 1.0以上(71%) |
| 5歳 | 1.0以上(83%) |
弱視について

弱視の原因
弱視が起こる原因は以下の通りです。
- 生まれたばかりから3歳くらいまでに強い遠視等屈折異常がある。
- 不同視:右目と左目の度数の差が大きい。
- 斜視:片目の位置がずれる。
- 眼瞼下垂:片側のまぶたが下がったままで上がらない。
- 角膜混濁や白内障:黒目中心部が濁っている。
以上のなかでも多く見られるのは屈折異常による弱視です。遠視や近視、乱視と屈折異常がありますが、生まれたばかりの赤ちゃんはほとんどが遠視です。赤ちゃんが成長するとともに眼球も成長し正視となり、どの距離でもピントが合って見えるようになります。軽い屈折異常は問題ありませんが、子どもの発達期に強い屈折異常があると、はっきりとした映像刺激を受けられず、弱視になってしまいます。弱視は、感受性期を過ぎてしまうと、治療を施しても反応しづらく改善が見られないため、お子さんの弱視はなるべく小さいうちに見つけてあげることが大切です。小さい子は、なかなか自分の視力を判断できないので、乳幼児健診(特に3歳児検診)等で視力検査をしっかりと受けることをお薦めしています。
弱視の治療
眼鏡をかける
弱視の種類や状態によっても異なりますが、主に眼鏡を使って網膜にピントを合わせて視力の発達を促します。はっきりとして映像が網膜に届くことで視力が発達します。いつも眼鏡をかけておき、視力が発達し安定すれば、元に戻ることはありません。しかし、子どもの屈折度数は成長に伴って変化するため、定期的な検査で視力に適した度数の眼鏡を調節することが大切です。
遮閉訓練をする
左右の視力の度数が違う場合、視力の良い方の目を隠して、視力の悪い方でしっかりと見る訓練を行います。これを遮閉訓練と言い、視力の良い方の目にアイパッチを付けます。遮閉具を嫌がるお子さんも多いですが、好きなキャラクターを遮閉具に書いたりシール等を利用してお子さんが遮閉具を付けられるようにします。既に眼鏡をかけている場合は、眼鏡の上から布製の遮閉具を付けます。
近視について

子どもの成長期には、身長とともに眼球も成長し大きくなります。眼軸長が伸びて近視になるので、高学年になるほど増加する傾向があるとされています。
近視は、網膜と水晶体の調節が過剰になった調節緊張・仮性近視の場合、点眼治療やトレーニングでの回復が期待できるのに対し、眼軸長が伸びて屈折力が固定してしまった場合は回復が見込めないとされています。
近視の治療
点眼治療
ミドリンMという調節麻酔剤の点眼で調節力を麻痺させると、緊張がほぐれ、遠くを見ているのと同じ状態になります。画面を長く見すぎたり、ゲームのやりすぎで急に進んだ近視、近視になりかけの偽近視・仮性近視、調節緊張症には特に有効です。生活スタイルも大きく影響していることから、生活習慣を一度見直しながら点眼治療を併用することで近視化を改善できます。
調節麻酔剤として従来から使われている1%アトロピンは、近視症状が軽快するだけではなく、眼軸長伸長の抑制効果がありますが、散瞳作用と調節麻酔作用が強く出るために日常的には使用できません。低濃度の0.01%アトロピンは、散瞳作用・調節麻痺作用の副作用が見られずに、2年間の点眼治療で平均で60%程度の近視進行抑制が得られたという報告があります。
眼鏡治療
近視での眼鏡治療では、凹レンズの眼鏡を用いて網膜にピントが合った像が移るように矯正します。近視は近くは見えるので、日常生活で不自由がなければすぐに眼鏡を掛けなくても大丈夫です。ただ、学校生活において、黒板の文字が見えにくい等勉強に支障をきたす場合は、眼鏡を検討し始めた方が良いでしょう。裸眼視力が0.7以上では、教室の一番後ろから黒板の文字が見える視力なので、眼鏡はまだ必要ありませんが、裸眼視力が0.3~0.7以下では席を前の方に変えてもらう必要があるため、眼鏡を用意した方が良いでしょう。また、お子さんには一般的な近視矯正眼鏡ではなく、遠近両用の特殊眼鏡をかけることで11~20%の近視抑制効果があると分かっています。
コンタクトレンズ治療
近年、コンタクトレンズの素材が新しく開発され、ソフトコンタクトレンズも多様化しています。乱視が強い場合、ハードコンタクトレンズを使いますが、ソフトコンタクトレンズでも対応できるようになってきました。コンタクトレンズは、長時間使用すると角膜に悪い影響があったり、管理が難しいことから、中学生以上で使用するのが一般的です。
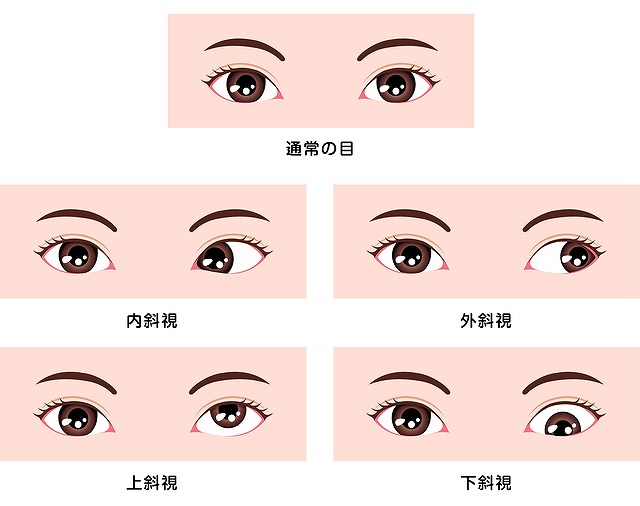
斜視について
右目と左目の向いている方向がずれていること、両目の視線が目標に向かって合わせられない状態、片目の視線が対象からずれている状態を斜視といいます。
学童期から成人になると、ものが2つに見える複視の症状が現れます。
斜視は、内斜視、外斜視、上・下斜視に分けられます。
視線のずれる方向によってそれぞれ分けられ、斜視によって視機能の発達が阻止され、頭を傾けてしまう頭位異常を起こします。
見た目だけでなく感覚器官の不具合も生じる
視覚の発達期にある小児期に斜視があると、両眼視や立体視が発達しなかったり、弱視が現れたりします。成人においては、高血圧や糖尿病、頭蓋内疾患、頭部外傷で急に斜視が起こる場合があります。成人での斜視では、物がだぶって見える複視の症状が現れます。斜視は、精密な立体感が低下する等、見た目だけの問題ではなく、感覚器官の不具合も引き起こす疾患です。
斜視の治療法
お子さんの斜視の場合、屈折異常に対しての眼鏡治療によって、斜視が改善することがあります。成人の場合は、角度のある眼鏡で複視や眼精疲労が改善するかどうかを見ます。さらに、視能訓練で改善する場合もあります。改善が見られない場合、見た目が気になる場合は、眼の位置を戻す手術を行います。眼には6つの筋肉が付着していますが、そのうちの4つの筋肉を手術によって操作し、眼を正しい方向へ整えます。斜視の治療方法は以下に挙げられます。
ボツリヌス療法
斜視の新しい治療方法で、A型ボツリヌス毒素製剤を筋肉に注射する手術です。食中毒の原因菌のボツリヌス菌が作るボツリヌストキシンという天然のたんぱく質を有効成分とする薬を筋肉内に注射します。ボツリヌストキシンを注射すると、筋肉の緊張を麻痺させ、和らげることができ眼の向きを治せます。日本では、2015年に斜視の適応追加にて承認され、使われるようになりました。
眼の向きの原因である筋肉に注射し、一時的に筋肉を麻痺させて正常な位置に眼を戻します。
短縮法
筋肉を切って縮めることで眼を移動させます。
後転法
筋肉を付着部で外し、筋肉を緩める方向に付け替えて眼を動かします。
短縮法と後転法の併用
短縮法と後転法を併用することで、より大きく眼を内側に動かせます。
先天色覚異常
網膜の色を識別する能力がうまく働かない状態を先天色覚異常といいます。私たちの網膜は、赤・緑・青の3色を感じる能力がありますが、その刺激の強さによって色の判別や認識を行っています。先天色覚異常は、一般的に赤緑色覚異常と呼ばれ、赤と緑を識別できない病気だとされています。網膜上の視細胞には、赤に敏感なタイプや緑に敏感なタイプ、青に敏感なタイプの3種類があります。どれか一つが欠けているのを2色覚(色盲)と言い、機能のどれかが低下しているタイプを「異常3色覚」(色弱)といいます。これら先天色覚異常は、遺伝による先天色覚異常と視覚系障害によって生じた後天色覚異常があります。現在では、多くの小学校で希望者を対象に色覚検査が実施されています。
眼科疾患と治療について
色覚異常は、現代医学では治療することができません。色の見え方が他人と異なるというだけですが、色による判別を強いられる場面では失敗することもあります。特にお子さんの先天色覚異常に対しては、日ごろから物事を色だけで判断しないように習慣づけることが大切です。
早めの受診
小さいお子さんは、視力や視機能の発達期にあります。この期間に眼の異常がある場合、視覚が発達しにくいとされています。小さいお子さんは、眼に異常があったとしても、それを理解することも表現することもできません。例え、片目だけが見えていない場合でも、日常生活に支障なく過ごすことが可能なため、お父さんやお母さんが気付いてあげるしかありません。お子さんが片目を手で覆った時に、どちらかの眼のときだけ嫌がらないか、左右に差がないか聞いたりして発見していきます。お子さんの眼の異常や何か気になることがある場合は、些細なことでもお気軽に当院にご相談ください。
以下のような、心配な症状があればご相談ください。
- 眩しそうに眼を閉じる
- まぶたが開かない
- おもちゃやテレビを極端に近づいて見る
- 上目づかい、横目づかいで見る
- フラッシュ撮影するといつも同じ目が光って写る
- フラッシュ撮影すると片目だけ違う色に光って写る
- 目を細めて見る
- 目が揺れる
- 黒目が白、茶目が灰色等眼の色が不自然
- 検診で精密検査が必要と言われた